UNIDAD
DE SUEÑO
Insomnio, parasomnias, hipersomnias...
¿Por qué y cómo dormimos?
En la unidad de sueño realizamos la valoración de los trastornos del sueño desde un punto de vista integral, clínico y diagnóstico y proporcionamos el tratamiento adecuado.
El sueño es un estado fisiológico cerebral en el que se produce una disminución parcial y reversible del nivel de conciencia”
Contrariamente a lo que podría parecer, se producen fenómenos activos que cumplen funciones esenciales para mantener nuestro cerebro en óptimas condiciones, depurando neurotransmisores y otras sustancias potencialmente tóxicas, favoreciendo el almacenamiento de nuestras vivencias diarias y fortaleciendo el aprendizaje.
Bases neurofisiológicas de los mecanismos del sueño:
El sueño es un proceso “depurador” de tóxinas en el organismo. Durante la vigilia acumulamos sustancias procedentes de la propia actividad metabólica como la adenosina o de la actividad celular como el glutamato o el beta-amiloide que son eliminadas durante el sueño. Ya hace un siglo Ramón y Cajal demostró como las células de la glia cerebral modificaban su morfología para facilitar este proceso de limpieza.
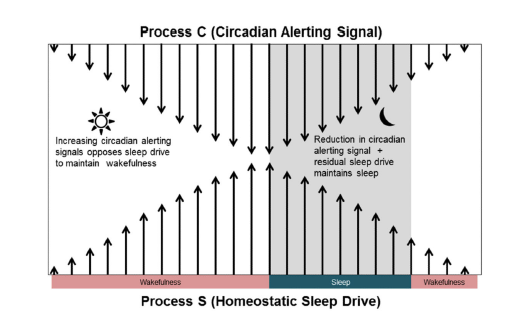
Dos procesos independientes influyen en el dormir:
El proceso homeostático (S) que refleja la presión de sueño que acontece a lo largo de la vigilia por el acúmulo de mediadores como consecuencia de la actividad metabólica (adenosina) y el proceso circadiano (C) que refleja la oscilación del marcapasos circadiano.
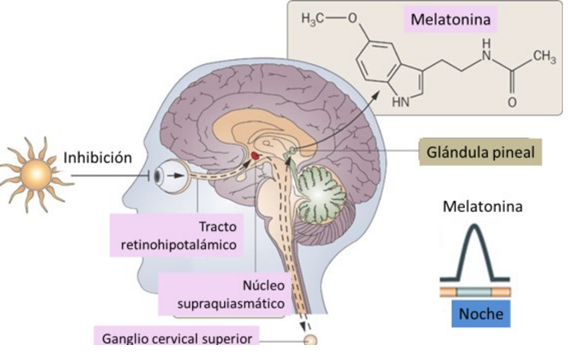
El aumento de los mediadores químicos inductores del sueño debe coincidir con una disminución de la alerta circadiana que coincide con el incremento de la melatonina u hormona de la oscuridad.
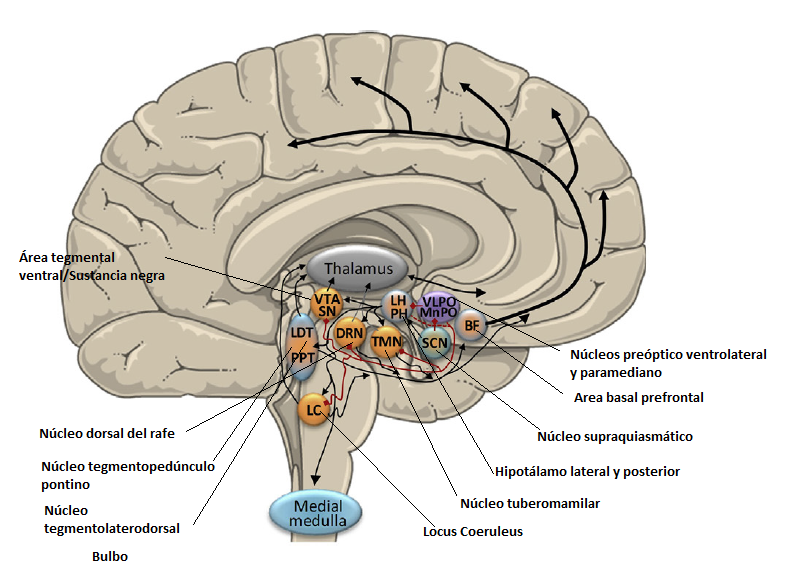
Numerosas estructuras cerebrales y neurotransmisores intervienen en los mecanismos del sueño y la vigilia.
Otras estructuras, circuitos y mediadores estarían implicados en la regulación circadiana.
¿Cómo funcionamos?

1ª fase: Citarse en consulta
Inicialmente, valoramos en consulta con nuestra psicóloga quien, a partir de cuestionarios y entrevistas personalizadas estableceremos una primera aproximación del trastorno de sueño:
- Insomnio ¿de conciliación, mantenimiento, despertar precoz?
- Parasomnias
- Hipersomnia
- Trastornos respiratorias
- Movimientos anomales durante el sueño
- Desarreglos circadianos
Estableceremos si la higiene del sueño y las conductas relacionadas son apropiadas
Se recomienda realizar previamente un análisis de hormonas tiroideas, niveles plasmáticos de hierro y comunicar todos los fármacos que se estén utilizando
2ª fase: Realización de estudios diagnósticos
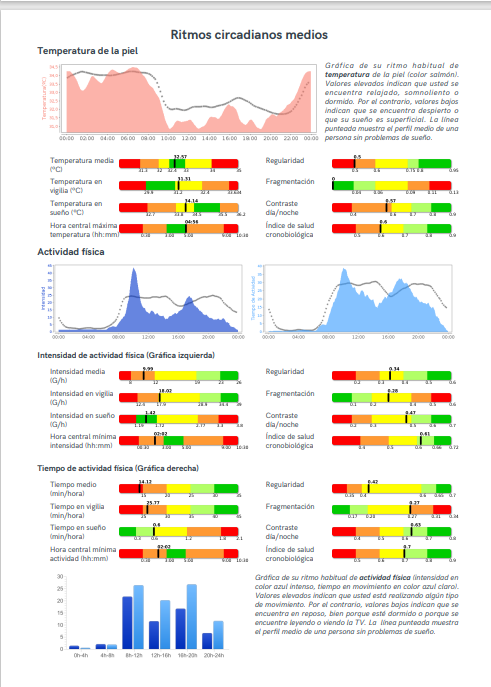
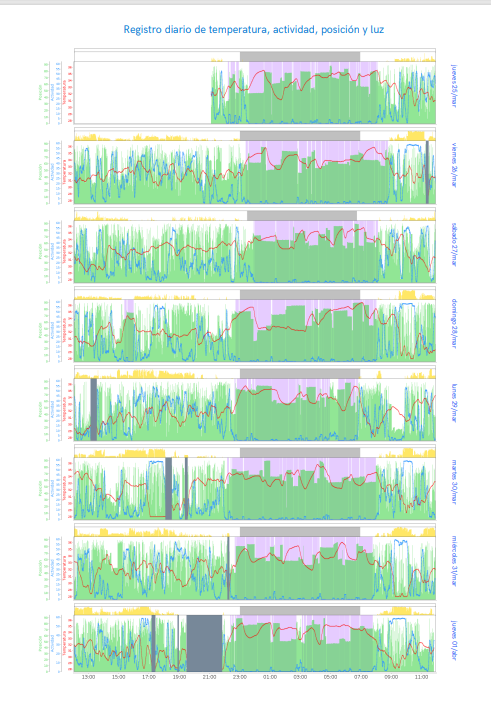
ANÁLISIS CRONOBIOLÓGICO DURANTE UNA SEMANA. Para conocer su rutina habitual, factores que pueden influir en el sueño y si esté muestra unos patrones alterados que nos deban hacer sospechar patología orgánica. Conoceremos si somos alondras o búhos o simplemente cronotipos normales
Utilizamos un reloj capaz de monitorizar múltiples variables: Temperatura, actividad, luz natural o interior…
ESTUDIOS POLISOMNOGRÁFICOS NOCTURNOS CON INGRESO HOSPITALARIO
OTROS ESTUDIOS DIAGNÓSTICOS: MONITORIZACIÓN NOCTURNA DE TENSIÓN ARTERIAL
3ª fase: Proponer tratamientos
- Terapia cognitivo-conductal con o sin tDCS
- Neuromodulación con EMTr o tDCS
- Tratamiento farmalógico de apoyo
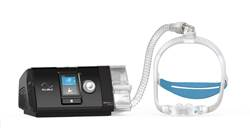
- Venta de dispositivos respiratorios (CPAP, Bípap) y mascarillas. Consulta los diferentes equipos de tratamiento
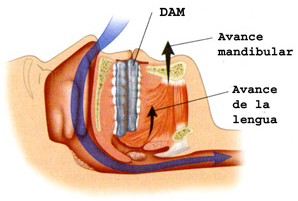
- Tratamiento de ortodoncia y colocación de dispositivos de avance mandibular
¿Qué trastornos se detectan y se tratan en esta Unidad?
El insomnio es, quizás, la queja más frecuente en relación con el sueño que puede presentarse de forma aislada aunque, más habitual, en relación con otros trastornos médicos o psiquiátricos. La prevalencia puede ser de hasta un 6-10% de la población, dos veces más frecuentes en mujeres que en hombres.
El SAOS es un trastorno en el que se produce un colapso repetivo de la VAS durante el sueño que conduce a desaturación de oxígeno y fragmentación del descanso nocturno. Se caracteriza por ronquido, pausas respiratorias y somnolencia. Tiene una prevalencia alta en la población que puede alcanzar hasta el 20% de varones entre 30 y 60 años y, en un 10% de mujeres. En estas la prevalencia aumenta con la menopausia.
La patogenia incluye una predisposicióin individual como una VAS estrecha, control inestable de la respiración, disfuncióin de los músculos dilatadores de la vía aerea. Sobre esto existen factores de riesgo que incluye la obesidad, la edad, hipertrofia adenoamigdalar,…El SAOS puede provocar somnolencia excesiva con consecuencias graves en la carretera e HTA sistémica. También se relaciona con infartos de miocardio y otros fallos vasculares. El tratamiento se realiza con dispositivos llamados CPAP que emiten una presión positiva continua.
En algunos casos se precisa de aparatos que alternan presiones distintas durante la inspiración o la espiración e incluso servoventiladores. En casos leves se pueden beneficiar de los DAM, de la pérdida de peso o de la eliminación de problemas obstructivos de la vía nasal o faringea.
¿Qué es el CPAP? las siglas corresponden Continuous Positive Airway Pressure (CPAP). Presión Positiva Continua de las vías respiratorias. Es un ventilador o mejor dicho un compresor con un regulador de presión que mantiene esta presión en el aire que respiramos, que hemos programado anteriormente. Hago incapíe en aire, que lo que coge de la habitación donde se encuentra, nada de oxigeno.
La narcolepsia es una enfermedad emblemática y única dentro de los trastornos del sueño, caracterizada por excesiva somnolencia diurna, cataplejía y otras manifestaciones anormales del sueño REM. En los últimos 18 años se ha producido un avance espectacular en el conocimiento de esta enfermedad, al descubrirse su causa: una pérdida de las neuronas hipotalámicas que sintetizan hipocretina, un neurotransmisor hasta entonces desconocido; y sus probables mecanismos etiopatogénicos: un proceso autoinmune en un paciente con unas características inmunológicas muy precisas –un tipo especifico de HLA y un tipo específico de receptor de células T–.
La causa de este proceso autoinmune está por determinar. El tratamiento definitivo –la administración de hipocretina, la sustancia que falta en el organismo– no está aún disponible, pero existen medicamentos potentes para tratar sus síntomas principales, la somnolencia y la cataplejía, tanto los clásicos (metilfenidato, clomipramina) como los más recientes (modafinilo, venlafaxina, oxibato sódico), con loque muchos pacientes pueden experimentar una mejoría importante.
Los trastornos del ritmo circadiano son también trastornos comunes en donde se produce una falta de acoplamiento del ciclo sueño-vigilia y el ciclo solar de 24h con las correspondientes consecuencias psico-sociales que ello implica. El retraso de fase (típico de adolescentes) y el avance de fase (frecuente en el anciano) son con mucho, los más frecuentes.